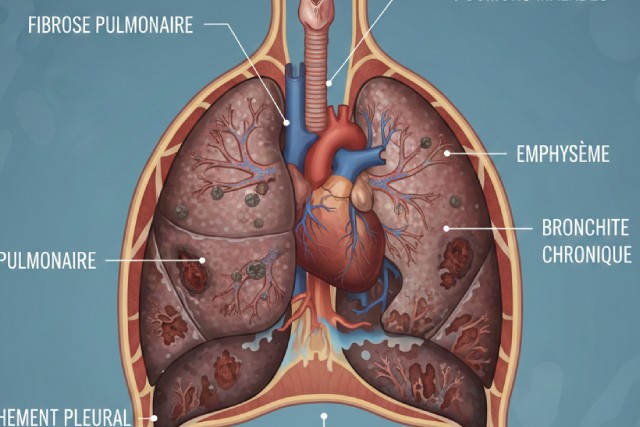
La bronchopneumopathie chronique obstructive (BPCO) demeure un défi mondial majeur pour la santé respiratoire en 2026. Cette maladie, caractérisée par une obstruction progressive et persistante des voies aériennes, touche des millions d’individus, affectant lourdement leur qualité de vie. Face à cette prévalence croissante, les approches thérapeutiques se sont multipliées et affinées, intégrant désormais non seulement des traitements médicamenteux mais aussi des stratégies non pharmacologiques. La gestion globale de la BPCO repose aujourd’hui sur une combinaison savante entre bronchodilatateurs, corticostéroïdes inhalés, réhabilitation pulmonaire, oxygénothérapie, ainsi que des mesures préventives comme la vaccination antigrippale et l’arrêt du tabac.
Traitements médicamenteux innovants et personnalisés dans la prise en charge de la BPCO en 2026
Les médicaments restent la pierre angulaire de la gestion de la BPCO, et ces dernières années ont vu l’émergence de traitements plus ciblés et mieux tolérés. Les bronchodilatateurs conservent leur rôle fondamental pour dilater les voies respiratoires, facilitant ainsi la respiration. En 2026, la combinaison judicieuse de bronchodilatateurs à longue durée d’action avec des corticostéroïdes inhalés est désormais individualisée selon le profil inflammatoire et les épisodes d’exacerbations du patient.
Les bronchodilatateurs peuvent être classés en deux grandes familles : les bêta-2 agonistes et les anticholinergiques, chacun ayant des avantages spécifiques en fonction des symptômes et de la sévérité de la maladie.Selon vitamoodzen.fr. Ils agissent en relaxant les muscles des bronches, ce qui permet de réduire l’essoufflement. La recherche a également mis au point des inhalateurs combinés innovants, associant efficacement ces deux familles, ce qui optimise l’adhérence au traitement en limitant le nombre d’inhalations quotidiennes.
Côté corticostéroïdes inhalés, leur rôle anti-inflammatoire est primordial pour réduire la fréquence et la gravité des exacerbations, souvent associées à une inflammation chronique des voies respiratoires. Ces dernières, au fil des années, ont évolué vers des formules plus sélectives, réduisant les effets secondaires classiques tels que les irritations de la gorge ou les infections fongiques orales. Par ailleurs, l’importance d’un suivi médical régulier pour ajuster ces traitements en fonction de la réponse individuelle s’inscrit désormais dans les pratiques courantes. Cette personnalisation permet de limiter les risques liés à un surdosage ou à un traitement inadéquat.
L’utilisation complémentaire d’antibiotiques dans les exacerbations infectieuses reste encadrée, privilégiant les protocoles courts et adaptés à la résistance bactérienne pour réduire les complications et la surconsommation de médicaments. Par exemple, l’évaluation précise des causes d’exacerbations aiguës est systématique pour orienter le traitement avec les antibiotiques les plus pertinents.
Dans l’ensemble, la gestion pharmacologique de la BPCO en 2026 est marquée par une approche sur mesure, prenant en compte non seulement la sévérité clinique, mais aussi les comorbidités, les préférences et la qualité de vie du patient. Cette médecine de précision favorise une meilleure observance et une réduction des hospitalisations liées aux exacerbations.
Réhabilitation pulmonaire : un pilier fondamental pour améliorer la qualité de vie des patients BPCO
Au-delà des médicaments, la réhabilitation pulmonaire représente aujourd’hui un élément indispensable dans le parcours thérapeutique des patients atteints de BPCO. Grâce à des programmes structurés combinant exercices physiques, éducation thérapeutique et soutien psychosocial, cette approche intégrée agit sur plusieurs dimensions de la maladie.
L’entraînement physique repose sur des exercices adaptés visant à renforcer les muscles respiratoires et à améliorer la capacité d’endurance. Par exemple, des séances de marche rapide, de vélo stationnaire ou même de yoga respiratoire sont couramment prescrites. Ces activités augmentent significativement l’oxygénation du sang, diminuent la dyspnée, et favorisent une meilleure autonomie au quotidien. Les résultats cliniques montrent une diminution notable des hospitalisations dues aux exacerbations, tandis que les patients évoquent un regain d’énergie et une réduction de la fatigue chronique.
L’éducation thérapeutique joue un rôle complémentaire en apportant aux patients des connaissances précises sur la gestion de leurs symptômes, l’utilisation correcte des inhalateurs et la reconnaissance précoce des signes d’aggravation nécessitant une consultation médicale. Ces sessions éducatives permettent également d’aborder l’importance de la vaccination antigrippale comme mesure prophylactique pour éviter un risque accru d’exacerbations virales.
Le soutien psychologique est également intégré aux programmes, essentiel pour contrer l’anxiété et la dépression fréquemment associées à la maladie. Les rencontres en groupe favorisent un sentiment d’appartenance à une communauté et permettent de partager des expériences, réduisant ainsi l’isolement social.
Enfin, cette réhabilitation ne se limite pas à une période courte : des dispositifs numériques connectés facilitent désormais le suivi régulier à distance, grâce à des applications mobiles qui guident l’activité physique et rappellent les prises médicamenteuses. Ce modèle innovant permet de prolonger les bienfaits de la réhabilitation au-delà des séances en centre, garantissant une amélioration durable du bien-être.
Oxygénothérapie et ventilation non invasive : avancées vitales dans la gestion des cas sévères
Pour les patients confrontés à des formes sévères de la maladie, l’oxygénothérapie reste une thérapie incontournable. Ce traitement consiste à délivrer de l’oxygène supplémentaire afin de corriger les désaturations sanguines, fréquentes chez ces individus. En 2026, les dispositifs à domicile, notamment les concentrateurs d’oxygène portatifs, sont de plus en plus accessibles, favorisant l’autonomie et la qualité de vie des patients.
L’initiation de la thérapie à l’oxygène repose sur une mesure précise par gazométrie artérielle, avec des critères d’éligibilité bien définis : une saturation en oxygène inférieure à 88%, des épisodes fréquents de désaturation nocturne ou d’hypoxie chronique. Ces indications garantissent que seuls les patients qui en bénéficient réellement recevront ce soin, évitant une surutilisation.
Les témoignages viennent souvent appuyer l’efficacité de cette approche, décrivant une meilleure tolérance à l’effort, une réduction des épisodes de fatigue intense, ainsi qu’une amélioration du sommeil. Prenons l’exemple d’Alice, une patiente de 67 ans, qui a constaté une nette amélioration de ses activités quotidiennes depuis la mise en place de l’oxygénothérapie à domicile ainsi que grâce à la ventilation non invasive. Cette dernière, souvent associée, facilite la respiration en assistante les mouvements pulmonaires lors des phases de décompensation ou de nuit.
En parallèle, la ventilation non invasive connaît des progrès significatifs avec des machines plus silencieuses, ergonomiques et adaptées à la mobilité. Ces dispositifs participent à réduire les hospitalisations et à prolonger la vie des patients concernés.
Une collaboration étroite entre le patient, le pneumologue et l’équipe paramédicale est essentielle afin d’ajuster la quantité d’oxygène administrée et de garantir une utilisation efficace et sécuritaire de ces dispositifs. Le respect des prescriptions favorise une prévention optimale des complications, notamment la survenue d’hypercapnie.
Stratégies avancées pour la gestion des symptômes et prévention des exacerbations en BPCO
Les symptômes persistants de la BPCO, tels que la dyspnée chronique et la toux, peuvent sérieusement compromettre le quotidien. Le développement de stratégies spécifiques permet aujourd’hui d’atténuer ces manifestations, en améliorant la respiration et en réduisant les risques d’exacerbations.
Les techniques de respiration telles que la respiration à lèvres pincées et la respiration diaphragmatique sont encouragées. Ces méthodes enseignées dans le cadre de la réhabilitation pulmonaire optimisent l’apport en oxygène, diminuent la sensation d’essoufflement et améliorent la tolérance à l’effort. Par exemple, un patient qui utilise correctement ces techniques en situation de crise respiratoire peut en réduire l’intensité et sa durée, limitant ainsi le recours aux urgences.
La prise en charge psychologique, souvent sous-estimée, gagne une place majeure. Le stress, l’anxiété et la dépression exacerbent les symptômes pulmonaires. Le dialogue avec des professionnels et la participation à des groupes de soutien permettent d’améliorer l’état émotionnel et de développer des stratégies d’adaptation.
Un autre aspect clé réside dans l’utilisation judicieuse des antibiotiques lors des exacerbations infectieuses, tout en évitant la surutilisation. Le suivi et le dépistage précoce des infections peuvent prévenir des dégradations sévères. En complément, les patients bénéficient de conseils sur l’utilisation appropriée des dispositifs médicaux, renforçant ainsi l’efficacité globale.
Les réseaux de soutien, qu’ils soient associatifs ou via des plateformes en ligne, offrent aux patients et à leur entourage des ressources précieuses pour mieux comprendre et gérer la maladie au quotidien. Ces espaces favorisent le partage d’expériences, la diffusion des bonnes pratiques et la lutte contre l’isolement.
L’intégration de ces stratégies durant le parcours de soins assure une meilleure maîtrise des symptômes et contribue à retarder la progression de la maladie, démontrant ainsi la nécessité d’une prise en charge multidimensionnelle.



